「脳血管障害(脳卒中)」の知識&注意点【訪問看護師の疾患学び直し】

このシリーズでは、訪問看護師が出会うことが多い疾患を取り上げ、おさらいしたい知識を提供します。今回は脳血管障害(脳卒中)について、訪問看護に求められる知識、どんな点に注意すべきなのかを、在宅医療の視点から解説します。
目次
脳血管障害の基礎知識
脳血管障害とは脳血管の異常により発生する疾患で、脳卒中とも呼ばれています。頭痛、麻痺、感覚障害、構音障害の急速な発現は脳血管障害を疑う症状です。リスクファクターには高血圧、糖尿病、脂質異常症、喫煙、心房細動、脳血管障害の既往があります。脳血管障害には脳梗塞、脳内出血、くも膜下出血が含まれ、頻度は脳梗塞が最多で約70%、続いて脳内出血が約20%、くも膜下出血が約5%です1)。
脳血管障害の種類
脳梗塞
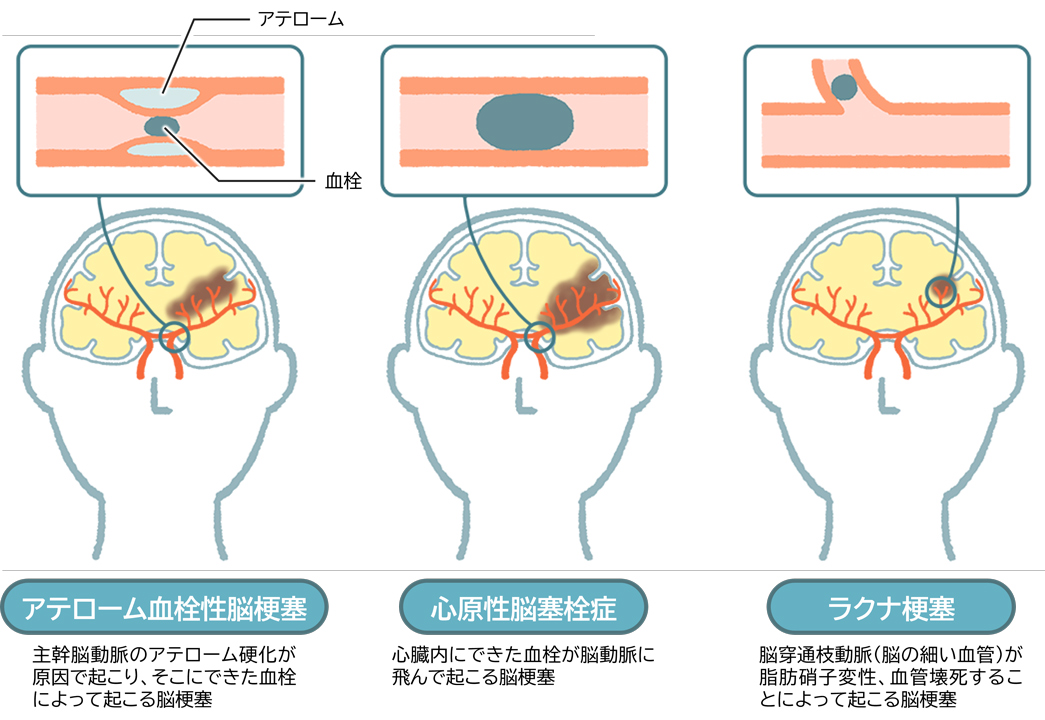
脳梗塞は発症の原因によって3つのタイプに分けられます(図1)。
アテローム血栓性脳梗塞
主幹脳動脈のアテローム硬化が原因で起こります。動脈硬化による狭窄が徐々に進行し血栓によって閉塞するか、不安定プラークが破裂して形成された血栓が塞栓子となり遠位部の動脈が閉塞する(artery to artery embolism)ことにより発症します。急速に発症し、階段状に進行することが多いです。
心原性脳塞栓症
心臓内にできた血栓が脳動脈に塞栓症を起こします。原因の中で最も多いのが心房細動で、ほかに人工弁、左心房/心耳の血栓、最近発症の心筋梗塞、拡張型心筋症、感染性心内膜炎も原因となります。日中活動時の突然発症が多く、高度の意識障害や失語を伴う確率が高く予後が不良です。
ラクナ梗塞
脳穿通枝動脈が脂肪硝子変性、血管壊死により閉塞して起こります。一過性脳虚血発作(transient ischemic attack:TIA)の既往を認めることがあります(memo参照)。夜間の睡眠中や起床時に発症することが多いです。穿通枝領域の径15mm以下の小さな梗塞が深部白質、基底核、視床、内包後脚に好発し、以下の症状を引き起こします。
- 純粋運動性片麻痺:最も多い症状で、顔面を含む不全片麻痺
- 純粋感覚性発作:片側の顔面と上下肢を含む半身のしびれ
- 運動失調不全片麻痺:軽度の構音障害、眼振、一側へのよろめき
- 構音障害-手不器用症候群:構音障害、嚥下障害、一側の手の巧緻運動障害
図1 脳梗塞の種類
|
memo 一過性脳虚血発作(TIA)とは
● 5項目で7点満点 |
||||||||||||||||||||||||||||
脳内出血
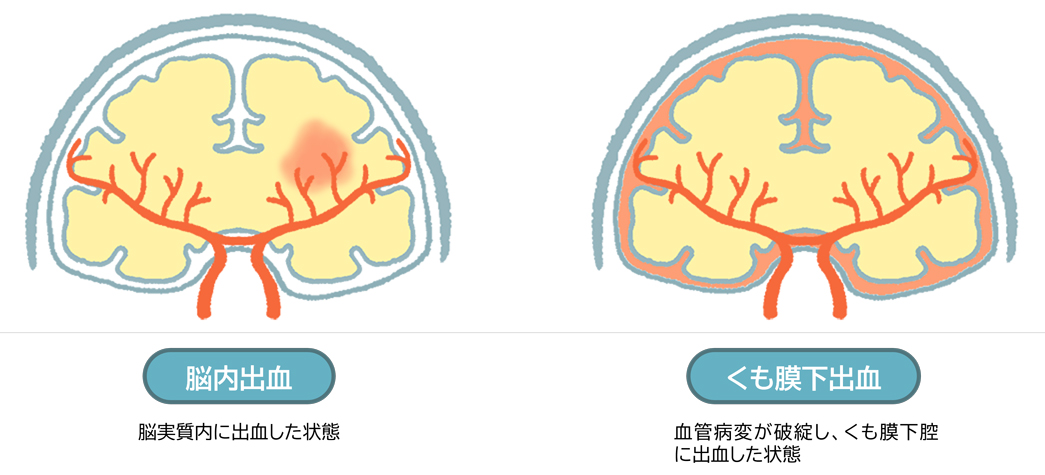
原因は高血圧によって微小動脈瘤ができ、破裂出血するためと考えられています。その他、動静脈奇形、血管炎、脳腫瘤や老人に起こるアミロイド血管症なども原因です。被殻や視床、脳幹、小脳、皮質下に出血を起こします。
くも膜下出血
動脈瘤の破裂または動静脈奇形、外傷、動脈解離により起こります。ひどい頭痛と意識障害、片麻痺、めまい、嘔吐の症状を認めます。最も多い原因は嚢状動脈瘤破裂です。
なお、脳内出血とくも膜下出血の違いを図2に示します。
図2 脳内出血とくも膜下出血
診断
意識レベルとバイタルサインの確認が必要です。脳血管障害では意識低下や血圧上昇を認めることが多くあり、家族や目撃者の証言から、いつまで元気だったかを確認するとよいでしょう。次に、診察で神経学的に異常な部位を確認することで、症状から虚血を生じさせている責任血管が推察できます(表1)。
表1 責任血管と症状
| 責任⾎管(脳の領域) | 症状 |
|---|---|
| 眼動脈 | ⼀過性黒内障 |
| 前脈絡叢動脈(内包後脚、外側膝状体、⼤脳脚、視床) | 対側の⽚⿇痺+感覚障害+同名半盲 (右側または左側半分が⾒えなくなる) |
| 前⼤脳動脈 | ・ 下肢の運動障害 ・ 刺激に対する反応低下 ・ 尿/便失禁 |
| 中⼤脳動脈 | ・ 顔⾯と上肢>下肢の運動/感覚障害 ・ 優位半球の前頭葉または側頭葉→失語 ・ 劣位半球の頭頂葉→失⾏/半側空間無視 ・ 同名半盲 ※優位半球と劣位半球で症状が異なることに注意する ※右利きの⼈のほとんどと左利きの⼈の2/3は優位半球が左である |
| 後⼤脳動脈 | ・ 同名半盲/変形視 ・ 反対側の感覚障害を伴う視床症候群: 反対側の⿇痺、耐え難い痛み、不随意運動 |
| 椎⾻動脈 | ・ ワレンベルグ症候群: 同側の顔⾯と対側の上下肢の感覚障害、複視、構⾳障害、嚥下障害 |
| ⼩脳動脈 | ・ めまい ・ ⼩脳失調 |
| 脳底動脈 | ・ 瞳孔異常(散瞳または著しい縮瞳) ・ 四肢⿇痺 ・ 知覚障害 ・ ⾼度な意識障害 ・ ⼩脳失調 |
⾎液検査(⾎糖、Na、K、Cl、Cr、CBC、凝固、⼼筋マーカー)、⼼電図、頭部CT(またはMRI)検査を⾏います。既往歴(脳梗塞、てんかん)と内服薬(抗凝固薬、抗⾎⼩板薬、抗精
神病薬)の確認が重要です。
訪問時における病歴聴取/身体所見のポイント
- 意識レベルとバイタルサインを確認し、血圧が高ければ脳卒中の可能性が高くなります。
- 脳卒中の症状(構音障害や麻痺など)がいつから始まったのかを明らかにします。発症4.5時間以内ならば、血栓溶解療法(t-PA療法)が適応されます。
- 意識障害や急性に発症した脳卒中を疑う症状があれば、救急車で病院に搬送します。
治療
疾患ごとに解説します。
脳梗塞
脳梗塞の発症後4.5時間以内でt-PA製剤(アルテプラーゼ)の適応があれば、静脈内投与を行うことで血栓を溶解させ、脳血流の再開が可能です。3時間以内に投与した場合、3ヵ月後の障害の発症率を大幅に軽減させることが分かっています。ただし、合併症として頭蓋内出血を起こすこともあります。大血管の閉塞では脳卒中発症後8時間以内に脳血管内治療が行われます。
血栓溶解療法や脳血管内治療が適応とならない急性期虚血性脳血管障害患者にはアスピリンが投与されます。症状発現後24時間以内に開始し21日間継続する抗血小板薬2剤併用療法(アスピリンとクロピドグレル)は脳梗塞の再発抑制効果があります。
心房細動があれば、ヘパリンまたは抗凝固薬(直接作用型経口抗凝固薬:DOAC、ワルファリン)を投与します。
脳内出血
入院し呼吸管理と血圧コントロール(収縮期血圧140mmHg以下)を行います。血腫除去の外科的治療が選択されることがあります。
くも膜下出血
脳動脈瘤の根もとに専用のクリップをかける動脈瘤頸部クリッピング術が行われます。
| 最新トピックス ●脳卒中でSpO2が93%以上の患者には、予後が悪化するため酸素療法を開始しないことがすすめられています。酸素療法を受けている患者ではSpO2を96%未満にします2)。 ●脳卒中専門病棟への入院は、多職種からなるケアチームが早期から尿路感染予防のための留置カテーテルの除去、嚥下障害への対処、誤嚥性肺炎の予防、口腔衛生を行うためとても有効です。 |
二次予防(脳卒中の再発予防)
生活習慣の改善(ダイエット、運動)、リスクファクターへの治療(高血圧、脂質異常症、糖尿病、禁煙)、血圧コントロール<130/80mmHg、LDL<70mg/dL、抗血小板薬または抗凝固薬の内服が重要です。
| ●脳血管障害(脳卒中)には脳梗塞、脳内出血、くも膜下出血があります。頻度は脳梗塞が70%、脳出血が20%、くも膜下出血が10%です。 ●意識障害や急性に発症した脳血管障害を疑う症状があれば、救急車で病院に搬送します。 ●家族や目撃者の証言から、いつまで元気だったかを確認します。 |
| 執筆:山中 克郎 福島県立医科大学会津医療センター 総合内科学講座 特任教授、諏訪中央病院 総合診療科 非常勤医師、大同病院 内科顧問  1985年 名古屋大学医学部卒業 名古屋掖済会病院、名古屋大学病院 免疫内科、バージニア・メイソン研究所、名城病院、名古屋医療センター、カリフォルニア大学サンフランシスコ校(UCSF)、藤田保健衛生大学 救急総合内科 教授/救命救急センター 副センター長、諏訪中央病院 総合診療科 院長補佐、福島県立医科大学会津医療センター 総合内科学講座 教授を経て現職。 編集:株式会社照林社 |
【引用文献】
1)脳卒中データバンク運営委員会:「脳卒中レジストリを用いた我が国の脳卒中診療実態の把握」(日本脳卒中データバンク)報告書 2023年.
https://strokedatabank.ncvc.go.jp/category/achievement/report/
2024/11/15閲覧
2)Chu DK,Kim LH,Young PJ,et al:Mortality and morbidity in acutely ill adults treated with liberal versus conservative oxygen therapy (IOTA): a systematic review and meta-analysis.Lancet 2018;391(10131).
【参考文献】
○Chick D,et al:Stroke.MKSAP19 Neurology,American College of Physicians,2021:26-39.
○Douglas V,Aminoff MJ:Nervous system disorders.Current Medical Diagnosis & Treatment 2024, 63rd ed.McGraw Hill,New York,2024;992-1003.
○Hupperts LA:Neurologic emergencies. Huppert’s Notes,McGraw Hill,New York,2021:380-381.
○Sabatine MS,et al:Stroke.Pocket Medicine,8th ed.Philadelphia,2022.
○井口正寛,石山貴章編:脳梗塞.Hospitalist 2022:10(2);207-306.







